Заболевания кардиальных структур у детей встречаются в 3-5% случаев от общей популяции младшего возраста. Диагнозы неодинаково опасны, чтобы сказать что-то конкретное требуется проведение тщательной всесторонней диагностики.
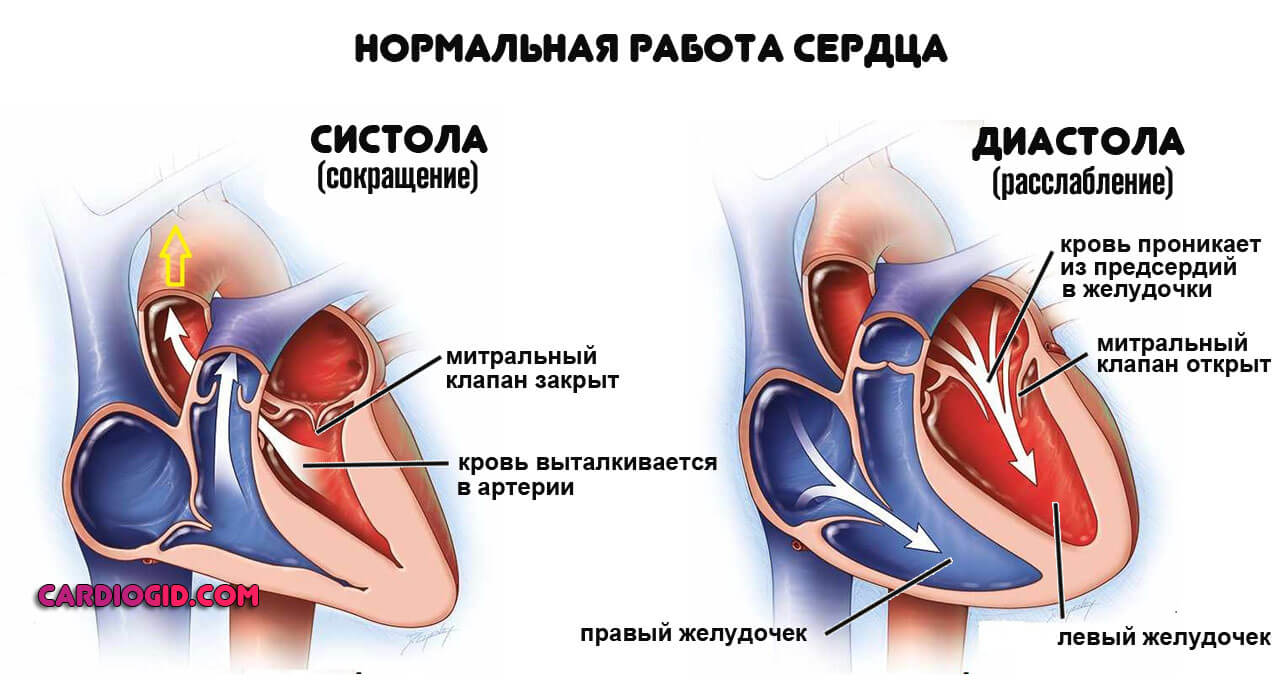
Шум в сердце у ребенка — это патологический звук, который обнаруживается в ходе аускультации между функциональными моментами: систолами (сокращениями сердца) и диастолами (расслаблением мышечного органа).
Не всегда речь идет о заболевании. У взрослых изменения, зафиксированные в ходе аускультации (выслушивания) однозначно имеют аномальную природу.
Шумы в сердце в раннем возрасте требуют дополнительной инструментальной диагностики, чтобы выявить их генез. Как минимум, проводится ЭКГ, эхокардиография.
Клиническая картина, если он и присутствует, то неспецифична, говорит о том или ином отклонении.
Терапия консервативная при нарушениях, не сопряженных с анатомическими изменениями, оперативная в рамках лечения врожденных или приобретенных в ранние годы пороков.
Содержание
Виды шумов
Классификация проводится по двум ключевым основаниям. Первое — по типу отклонения от условной нормы.
Соответственно выделяют:
- Функциональные шумы (физиологические, ФСШ сокращенно). Если у взрослых объективный симптом всегда указывает на аномалии, дефекты, в детский период это не аксиома, а в 97% вариант нормы.
Более того, примерно в половине случаев, а то и свыше, у молодых пациентов обнаруживаются посторонние звуки при аускультации.
В 1, 2 и 3 год жизни причина кроется в перестройке сердечнососудистой системы, адаптации к существованию вне утробы матери.
С 4 года обнаруживается связь с взрослением, ростом организма, а затем с пубертатом. Условно детство заканчивается к началу полового созревания, то есть к 12-13 годам, тогда и шумы исчезают.
ФСШ у ребенка — не диагноз, а функциональный шум сердца, звук слышимый во время аускультации.
- Патологические шумы (органические). На их долю приходится другая половина зафиксированных ситуаций.
Возникают в результате воздействия множества факторов. В том числе пороков, врожденных и приобретенных.
Отграничить состояния «на глаз» не выйдет. Требуется инструментальная диагностика. Предположить наличие проблемы можно по симптомам.
Возможно подразделение по другому основанию. Он касается момента возникновения аномального звука. Тогда говорят еще паре нарушения.
Выделяют два нормальных тона сердца:
- Первый — систолический. Возникает при сокращении кардиальных структур, закрытии атриовентрикулярных клапанов. В норме после него и до момента расслабления нет никаких симптомов при аускультации.
Шумы чаще всего говорят о пороках, вроде пролапса митрального, аортального, клапанов, их дефектах и прочих явлениях.
- Второй тон — диастолический. Обнаруживается уже после выталкивания крови в большой круг, при возвращении ее в легочную артерию.
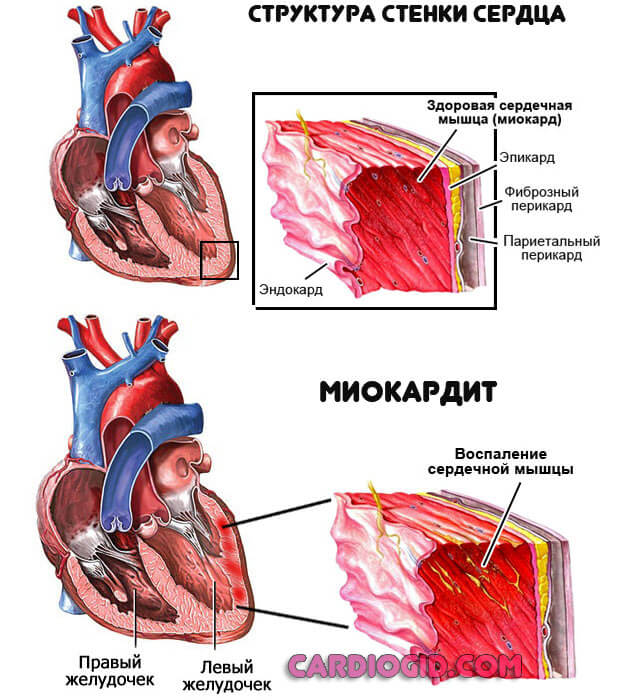
Нарушения на аускультации в таком случае выявляются в по причине функциональных расстройств (в аномальном смысле). Например, в рамках перенесенного воспаления миокарда и прочих моментов.
В некоторых случаях обнаруживается нарушение сразу всех тонов, тогда шум фиксируется дважды за один полный сократительный цикл сердца.
Классификации широко используются врачами в рамках первичного обследования, разработки тактики терапии.
Систолический шум в сердце у ребенка более показателен. Но и он не дает однозначного ответа на вопросы «что это» и «почему возникло». Точку ставит электрокардиография, ЭХО-КГ.
При необходимости дополнительные методы, вроде МРТ, рентгена.
Причины патологических шумов
Можно назвать врожденные и приобретенные заболевания, провоцирующие аномальные результаты аускультации. Первые представлены отклонениями тканевого характера.
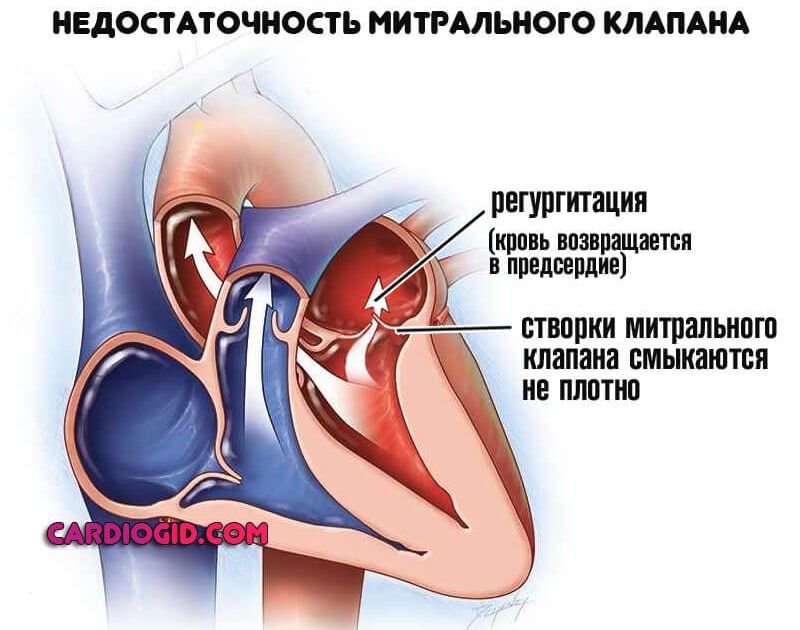
- Недостаточность митрального клапана. Провоцирует регургитацию, то есть ток крови из левого желудочка обратно в предсердие. Чего быть, конечно же, в норме не должно.
Порок провоцирует недостаточную трофику (питание) всех тканей человеческого тела. Скудное количество выбрасывается в аорту и доходит до систем.
Страдают головной мозг, печень, почки, само сердце, пищеварительный тракт. Грозные гемодинамические отклонения, а потом и осложнения развиваются не в один момент.
Обычно требуется несколько лет на прогрессирование, но возможны варианты.
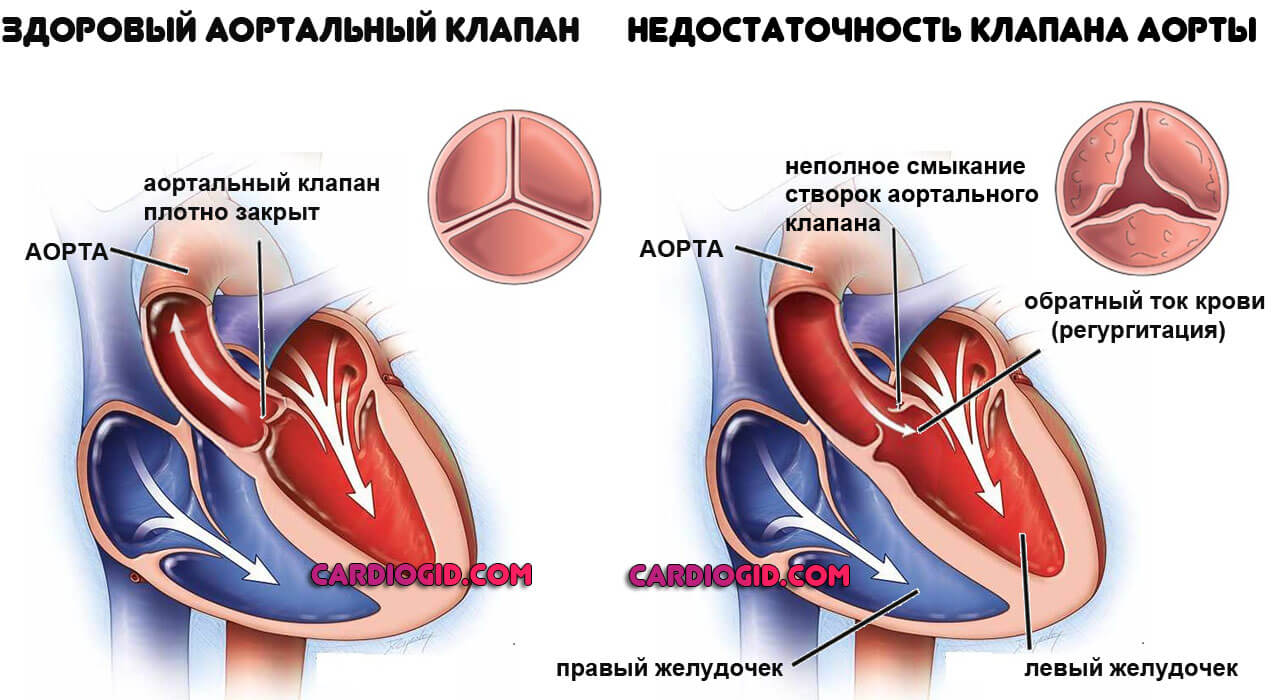
- Недостаточность аортального, трикуспидального клапанов. Провоцирует расстройства нормального тока крови, питания всех органов и систем. Механизмы связаны с неправильной циркуляцией жидкой ткани по телу.
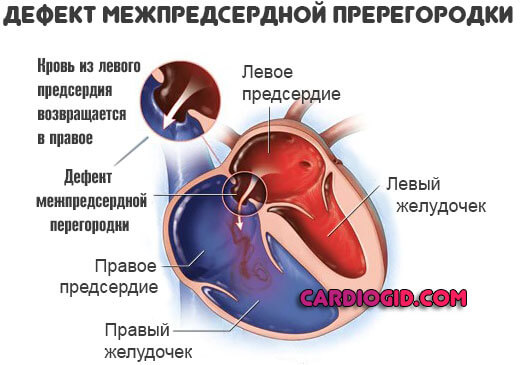
- Пороки межпредсердной перегородки.
Указанные отклонения от нормы имеют генетическое происхождение в 40% случаев или чуть более. То есть основу этиологии составляет мутация.
Таковая развивается в ранние периоды, в начале первого триместра, когда сердце и сосуды только еще закладываются.
Изолированно расстройства работы мышечного органа практически не встречаются. Много чаще речь идет о системных хромосомных отклонениях. Классический пример — синдром Дауна. И таких можно насчитать много более.
Другой вероятный вариант — спонтанные нарушения внутриутробного развития. Причина обычно кроется в перенесенных матерью болезнях либо негативных факторах, влияющих на плод в течение гестационного периода. Например, никотин (курения), алкоголь, наркотические вещества.
Сказывается бесконтрольный прием препаратов, особенно гормонального плана, популярны средства на основе синтетического прогестерона, которые матери самовольно принимают, не задумываясь о последствиях.
Высокий радиационный фон, неправильное питание с избытком вредных веществ (например, солей азотистых кислот — нитратов). Эти факторы нужно учитывать при вынашивании, чтобы снизить риски до минимума.
Приобретенные заболевания многочисленные. Но у детей они все же встречаются сравнительно редко.
- Ревматизм. Аутоиммунная патология. Сопровождается регулярным рецидивирующим воспалением кардиальных структур, миокарда.
Полностью лечению не поддается, потому суть терапии заключается в предотвращении обострений и купировании симптомов с помощью глюкокортикоидов и иммуносупрессоров.
- Инфекционные процессы. Встречаются относительно в малом числе случаев. Представлены воспалением самого миокарда (миокардит), околосердечной сумки, прочих структур. Возможны сочетанные процессы.
Вне основного источника бактериального поражения отклонение почти не встречается. Потому во всех ситуациях обнаруживаются сторонние расстройства: ангины, кариес, хронический тонзиллит, ларингит, фарингит и прочие варианты, также артриты инфекционного генеза.
Перечень неполный. Возможны и иные отклонения, в том числе коллагенозы, разрастание соединительной ткани, нарушения проводимости особых структур сердца (пучок Гиса), аритмии, но это, скорее, следствие.
Потому, как и сами эти заболевания спонтанно не возникают. Фактор происхождения нужно искать выше.
- Крайне редко виновником выступает инфаркт. У детей развитие столь грозного состояния — чистая казуистика, случайность.
- Такой же нечастый «гость» — травмы грудной клетки с повреждением сердца. Ребра хорошо защищают внутренние органы, к тому же интенсивность воздействия должна быть крайне велика.
Классический вариант — дорожно-транспортное происшествие с переломом грудины, тяжелыми ушибами. Аномальные звуки обнаруживаются уже после проведенного лечения.
- Причины шумов в сердце у ребенка встречаются и в результате ятрогенного (врачебного) фактора. Как пример, после проведенного оперативного лечения эндоваскулярным или классическим открытым доступом, обследования на предмет прочих патологий (предполагает катетеризацию, проникновение в сосудистое русло и сердце).
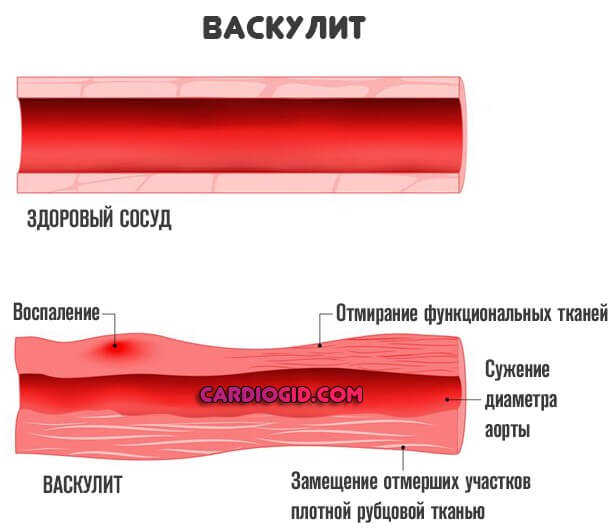
Косвенно аномальные звуки могут обуславливаться гипертонической болезнью, изменениями со стороны сосудов в результате васкулита (воспаления внутренней выстилки артерий), атеросклероза (обнаруживается в 0.7-1.2% случаев, обычно на фоне обменных нарушений, болезни Иценко-Кушинга).
Факторы многообразны и не всегда очевидны. Имеет смысл тщательно обследовать молодого пациента.
Симптомы
Клиническая картина отсутствует в случае функциональных шумов в сердце. Потому и обнаружить отклонение (условно говоря) можно не всегда, чаще это случайная находка, которая становится поводом для углубленного исследования.
К сожалению, это не надежный диагностический признак. Потому как возможно бессимптомное течение и многих патологий.
На раннем этапе они проявляют себя объективным образом: изменением сердечного звука, артериального давления, частоты сокращений мышечного органа.
Характерные проявления на выраженных стадиях или при ярком течении первичного патологического процесса:
- Изменение цвета кожи. Довольно информативный момент, при тщательной оценке можно сказать узнать много важного.
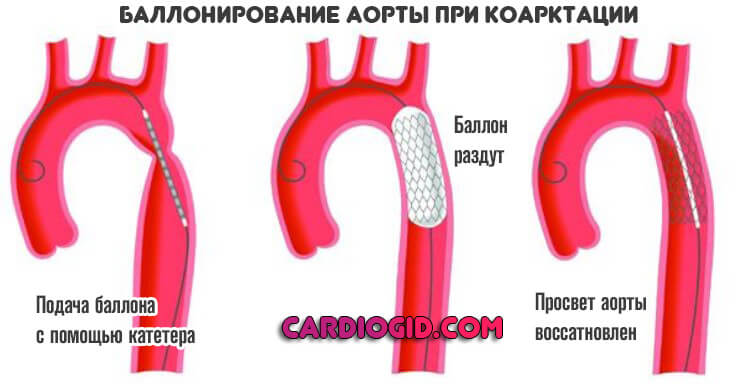
Так, синюшность верхних и нижних конечностей указывает на стеноз аорты (может быть приобретенным нарушением или врожденной коарктацией), изменение цвета кончиков пальцев говорит о сердечной недостаточности и т.д.
Классический признак — сочетание посинения носогубного треугольника и общей бледности кожного покрова по всему телу с образованием видимого сосудистого рисунка.
- Тахипноэ или увеличение частоты дыхательных движений в минуту. На ранних стадиях патологического процесса обнаруживается при интенсивной механической нагрузке. В момент занятия физкультурой или активной игры.
По мере прогрессирования болезни, наступает суб-, а затем и декомпенсация, с сохранением одышки в полном покое.
Это негативный признак. Он указывает на общее нарушение, начало тяжелых органических изменений в легких, самом сердце. Скорее всего, поражен и головной мозг.
На это будут указывать неврологические симптомы: боли в затылочной, лобной, височной областях, вертиго с невозможностью ориентироваться в пространстве.
- Кашель. Приступообразный, непродуктивный. Развивается спонтанно на поздних стадиях. На ранних — в ответ на интенсивную физическую нагрузку.
- Периферические отеки. Сначала страдают голени, стопы. Затем все тело, что и указывает на декомпенсированную стадию патологического процесса.
В редких случаях возможен болевой синдром в грудной клетке по типу стенокардических.
Развивается при поражении коронарных артерий, что само по себе довольно редкое явление у детей. Распространенность — порядка 6.5-7% от общего числа молодых пациентов.
Как можно понять, логически размыслив, это симптомы не сердечных шумов, которые сами по себе считаются проявлением, а не болезнью. Речь идет о клинической картине на фоне первичного расстройства, которое обуславливает, в том числе и нарушения на аускультации.
Диагностика
Проводится кардиологом. Обычно в амбулаторных условиях, стационар требуется только при выраженных нарушениях самочувствия, для исключения избыточных рисков для ребенка. Проводить обследование стоит быстро, но тщательно.
Примерный перечень мероприятий:
- Устный опрос больного. Если молодой пациент еще не способен говорить, вопросы задают родителям. Важно определить симптомы, объективизировать и составить клиническую картину, чтобы выдвинуть гипотезы относительно происхождения расстройства.
- Сбор анамнеза. Перенесенные болезни, протекание родов, беременности у матери, семейная история, прочие моменты.
- Собственно аускультация. Позволяет констатировать факт, определить тип шума, этап его развития.
- Электрокардиография. Применяется для ранней оценки функциональных расстройств, аритмий, некоторых пороков.
- Эхокардиография. По сути это УЗИ кардиальных структур. Используется в рамках визуализации тканей. Дает возможность обнаружить анатомические дефекты.
- МРТ. Максимально информативный путь диагностики. Назначается в спорных случаях.
- Измерение артериального давления. В рамках патологических процессов отмечается стабильный рост показателя тонометра. Как только болезнь достигает определенного момента, обнаруживается падения уровня. Речь идет о суб- или декомпенсации.
- Суточное мониторирование по необходимости. Дает возможность оценить ЧСС и АД в динамике на протяжении 24 часов.
- Ангиография. Не всегда.
- Рентген грудной клетки.
- Анализы крови. Общий и биохимический с расширенной картиной жирных структур (липопротеидов высокой, низкой плотности, атерогенного индекса), также по мере надобности — уровня гормонов щитовидной железы, коры надпочечников.
Врачи с самого начала исходят из возможного болезнетворного происхождения расстройства.
ФСШ у ребенка — это не диагноз, а аускультативный звук функциональные шумы в сердце. Они являются вариантом нормы и не требуют лечения. Примерно в 12-13 годам все должно сойти на нет само. Точку в вопросе ставит диагностика.
Лечение
Терапии требуют органические шумы. Она может быть консервативной или оперативной. Зависит от исходной причины нарушения.
Медикаментозная методика основана на применении нескольких групп лекарственных средств:
- Противогипертензивные. Снижают уровень артериального давления (ингибиторы АПФ, бета-блокаторы, антагонисты кальция, диуретики мягкого действия, сберегающие калий, например, Верошпирон).
Наименований средств огромное количество. Однако самостоятельно невозможно выбрать безопасную схему. Потому нет и смысла уточнять названия.
При неграмотном применении не миновать сердечной недостаточности, почечной дисфункции.
- Гликозиды. Нормализуют сократительную способность миокарда. Используются непродолжительными курсами, восстанавливают кровоток. Но это временная мера в большинстве случаев.
Классические средства — Дигоксин, настойка ландыша. При неправильном (долгом) приеме или несоблюдении дозировок, вероятны фатальные побочные эффекты и осложнения.
Также возможно использование антиаритмических (Амиодарон), витаминно-минеральных комплексов и средств на основе микроэлементов, магния и калия (Аспаркам и аналоги).
В рамках экстренного купирования повышенного давления используется Капотен в количестве 1/6 – ¼ от таблетки. Важно, чтобы не было резкого падения показателя тонометра.
Хирургическая терапия показана в нескольких случаях: врожденные пороки самого сердца (камер, клапанов), сосудов (по типу заращения, закупорки, аномалий формы, анатомического развития).
Существует два способа доступа к измененному участку (операционному полю):
- Эндоваскулярный. Малотравматичный, путем нанесения точечных разрезов и введения хирургических инструментов. Требует высокой квалификации лечащего специалист, специального дорогостоящего оборудования, возможен не во всех случаях, только при малых размерах измененного очага или незначительных объемах вмешательства.
- Открытый доступ. В остальных ситуациях.
Суть лечения заключается в устранении сужения артерии (баллонирование или стентирование, механическое расширение), восстановление анатомической целостности при аномалиях тканей (пластика) или же протезирование (особенно часто при поражениях клапанов, когда другие способы смысла не имеют).
При грамотном походе удается добиться полного излечения. В дальнейшем рекомендуется какое-то время принимать препараты для нормализации реологических свойств крови, по необходимости также для снижения артериального давления.
Прогноз
В случае с функциональными шумами прогноз всегда благоприятен. Это не заболевание и не проявление патологического процесса. Нарушений активности кардиальных структур, гемодинамических проблем нет.
Вне органических расстройств, анатомических дефектов также положительный. Удается добиться полного восстановления в 90-95% случаев.
Компенсированные пороки (не все) можно излечить в 80% ситуаций хирургическими методами.
В самых тяжелых случаях выживаемость составляет 30-40%, что все равно довольно много. Главное, что нужно помнить родителям — стоит внимательно следить за самочувствием ребенка, при необходимости срочно обращаться к кардиологу для прохождения полной диагностики.
Возможные последствия
Среди осложнений — остановка сердца, инфаркт, инсульт в результате гомодинамической цереброваскулярной недостаточности. Логичным исходом выступает тяжелая инвалидность или ранняя гибель.
Встречают и более редкие последствия, например, асцит (скопление жидкости в брюшной полости), поражение печени, почечная, кардиальная недостаточность.
В заключение
Органический шум в сердце означает, что имеется патология. Функциональный указывает на заболевание, если он сохраняется у подростков старше 14 лет.
Лечение при необходимости позволяет добиться качественного результата даже на поздних стадиях, но шансы на успех много меньше.
Потому рекомендуется регулярно показывать ребенка кардиологу, педиатру, тем более, если присутствуют проблемы со здоровьем или предрасположенность к таковым.