Гипертоническая болезнь представляет собой стойкое повышение уровня артериального давления на 10-20 мм ртутного столба более установленного эталона. Общепризнанным оптимальным значением читается диапазон от 100 до 140 на 60-90.
Сказать, насколько подобные показатели нормальны у конкретного человека сложно, поскольку многое зависит от индивидуальных особенностей организма и «рабочего» давления. Допустимое отклонение в 10 мм ртутного столба не считается патологическим изменением.
В ряде случаев подобная вольная трактовка рекомендаций Всемирной Организации Здравоохранения становится причиной недостаточной диагностики и поздней постановки диагноза.
Гипертония второй степени еще не несет опасности жизни, но уже грозится поразить органы-мишени с развитием инвалидности или, как минимум, снижением качества жизни.
Содержание
Классификация форм болезни (различия между степенями ГБ)
Основание для подразделения патологии — высота показателей тонометра. При этом оценивается систолическое давление (верхнее, показывает силу, с которой кровь выбрасывается в момент наибольшего напряжения сердца) и диастолический уровень (нижний, демонстрирует давление в период расслабления мышечного органа).
В случае расхождения показателей используют наибольший. Это позволяет установить гемодинамический тип патологии: классический (когда разница между верхним и нижним показателями находится в пределах 40-60 мм ртутного столба) или изолированный (выше или меньше указанного значения).
| Степень ГБ | Систолический показатель | Диастолический уровень |
|---|---|---|
| Первая (1) | 140-160 мм рт. ст. | 90-100 |
| Вторая (2) | 160-180 | 100-110 |
| Третья (3) | От 180 | Свыше 110 |
Клинический пример. Пациент с АД 185/100. По верхнему показателю имеет место ГБ 3 степени, по нижнему — второй. Оценивается наиболее высокий уровень. При этом пульсовое давление (разница между двумя цифрами) — 80 мм ртутного столба. Диагноз: изолированная артериальная гипертензия третьей степени.
Другая ситуация: среднесуточное давление 150 на 120. Систолический показатель отвечает чертам патологии 1 ст., второй — 3-й. Пульсовое давление — 30. Итог: Изолированная диастолическая гипертензия 3 степени.
Критерии оценки стадии процесса в зависимости от изменений в органах-мишенях
Под степенью ГБ подразумеваются только показатели давления, а стадия означает насколько повреждены органы мишени.
Согласно классификации, при второй степени гипертонии выделяют три стадии:
| 1 стадия | Давление повышено, изменений внутренних органов нет. |
| 2 стадия | Увеличение АД с поражением одного из следующих органов, но без нарушения их функции:
|
| 3 стадия | Повышенное АД с нарушением функции одной или нескольких анатомических структур:
|
АГ 2 стадии отличается поражением 1-2 органов. Катастрофических последствий еще не наблюдается, но есть все предпосылки для этого.
Оценка рисков (1, 2, 3, 4 степени)
В кардиологической практике под критериями подразумевается вероятность усугубления патологического процесса, прогноз, и возможность поражения анатомических структур, которые обычно вовлекаются в болезнетворные явления. Риски подразделяют на 4 степени.
Риск 1 (низкий)
Характерен для пациентов с мягкой ГБ, без осложнений и распространения на органы-мишени. Встречается, преимущественно, у «неофитов», которые только-только начала страдать ГБ.
Заболевание течет стабильно, нет резких скачков артериального давления, отклик на терапию хороший, ведет к полному контролю над состоянием.
Серьезной кардиологической помощи не требуется, однако систематически посещать специалиста все же нужно (раз в год или два), показано регулярное наблюдение у терапевта.
Проблема решается не медикаментозными способами: достаточно изменить образ жизни.
Риск 2 (средний)
Диагноз артериальная гипертензия 2 степени риск 2 отличает больных с приличным стажем.
Имеет место как первичная, так и вторичная формы (одна из двух). В анамнезе присутствуют 1-2 фактора риска:
- Повышенная масса тела.
- Вредные привычки (курение, алкоголизм, наркозависимость).
- Наличие эндокринных патологий.
- Отягощенная наследственность.
- Сахарный диабет.
- Холестеринемия.
Уровень артериального давления находится в пределах до 180 на 110 мм ртутного столба.
Болезнь поддается коррекции, но с трудом, наблюдается необходимость раз в полгода менять препараты, поскольку вырабатывается резистентность.
Вероятность развития нарушений со стороны органов-мишеней — 20%. В большей мере страдает головной мозг, чуть менее — сетчатка глаза.
Риск 3 (значительный)
Артериальная гипертензия 2 степени риск 3 это указание на существенную вероятность осложнений. Как правило, имеет место 2-3 стадия патологического процесса. Факторы, описанные выше, встречаются почти полным перечнем.
Коррекция состояния возможна только медикаментозными способами. Перемена образа жизни может стать подспорьем, но проблему не решит, в отличие от риска первой степени.
Вероятность разрушительных последствий для органов-мишеней — 30%. Препараты меняют каждые 4 месяца, при неэффективности основного курса.
Риск 4 (крайне высокий)
Болезнь определяется существенными цифрами артериального давления. Пациентов с ГБ второй степени, имеющих подобный риск крайне мало.
Лечение проводится в стационарных условиях, с постоянной переменой терапевтического курса. Используются лекарства нескольких фармацевтических групп. Даже это не гарантия коррекции состояния.
Отчаиваться не стоит, нужно подбирать лечение и делать все от себя зависящее (коррекция рациона, отказ от курения, алкоголя, нормализация режима отдыха и т.д.).
При использовании комплекса мероприятий (медикаменты + здоровый образ жизни) можно стабилизировать состояние и забыть о проблеме если не навсегда, то очень надолго.
Причины развития патологического процесса
Становление гипертонической болезни определяется рядом субъективных и объективных факторов.
При этом, поскольку существует две формы состояния (реноваскулярная, вторичная и эссенциальная, первичная), нужно учитывать и это при разборе этиологии.
Факторы развития ГБ, не связанной со сторонними внесердечными патологиями
- Атеросклероз аорты и ее ветвей. Сопровождается выраженным стенозом или закупоркой просвета органов холестериновыми бляшками.
Развивается, по преимуществу, у пожилых пациентов, вне зависимости от пола. Изменение кровотока приводит к усилению сердечной деятельности и выброса.
Организм стремится скомпенсировать сопротивление крупных сосудов.
Отсюда стабильный рост артериального давления, что приводит к АГ 2 степени. Самое грозное осложнение — легочная гипертензия, почти гарантирующая летальный исход.
- Стеноз митрального клапана.

- Ишемическая болезнь сердца. Острое, но чаще хроническое нарушение питания миокарда.
Возникает парадоксальная ситуация: мышечный орган не способен обеспечить кислородом и необходимыми веществами сам себя.
Сказывается нарушение проводимости среднего слоя миокарда и иные факторы. Ответ на вопрос об этиологии дают диагностические мероприятия.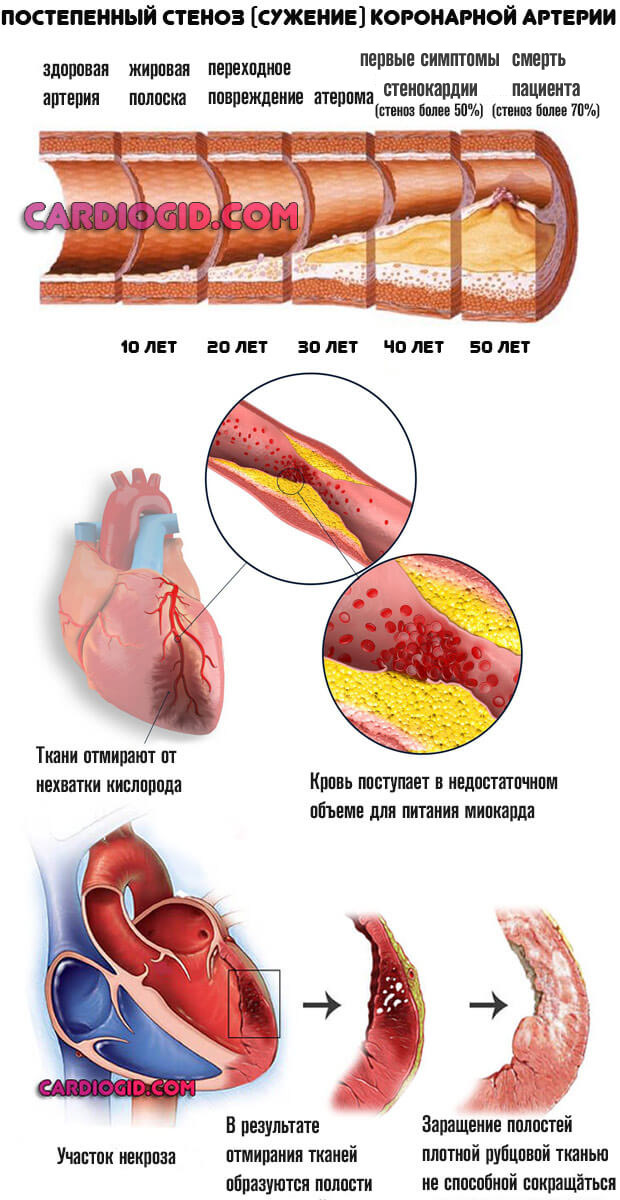
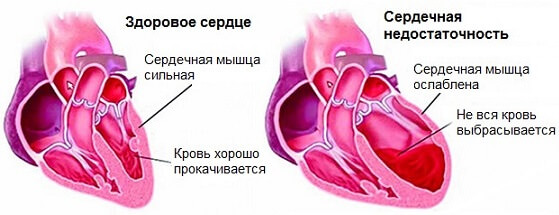
- Застойная сердечная недостаточность. Развивается либо как итог ГБ, либо как результат иных патологий.
Первичной бывает крайне редко. Зачастую кроме одышки, усталости и нарушений ритма не дает знать о себе ничем.
Диагноз в 80% случае ставится на этапе серьезных изменений необратимого характера или на столе у патологоанатома.
Решается вопрос просто: нужно 2 раза в год проходить ЭКГ и консультироваться у грамотного и опытного кардиолога. Новичок не способен расшифровать кардиограмму, это сложно.
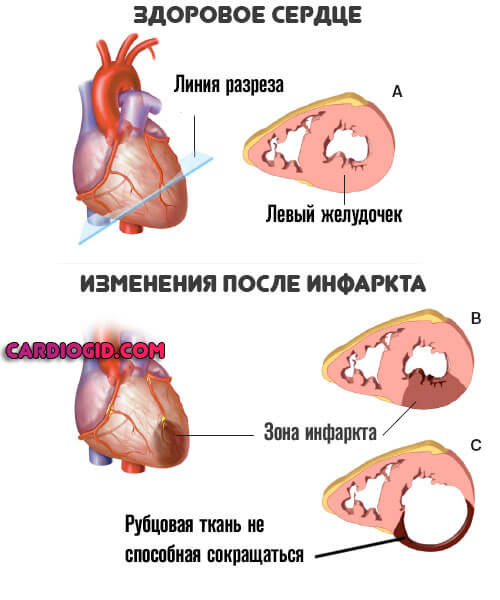
- Инфаркт миокарда. Может дать толчок к развитию ГБ. Чаще же сам оказывается итогом течения последней.
Вторичная гипертоническая болезнь и факторы ее становления
Процесс обуславливают патологии почек. Пиелонефрит, гломурелонефрит, нефрит, нефропатии, гидронефроз, недостаточность.
Сказывается нарушение гемодинамики. Оттока жидкости, фильтрации, выработки прегормона-ренина. Коррекция состояния проводится под контролем специалиста по нефрологии.
Иные факторы риска
Гипертоническая болезнь 2 степени 2 стадии развивается и как итог следующих состояний:
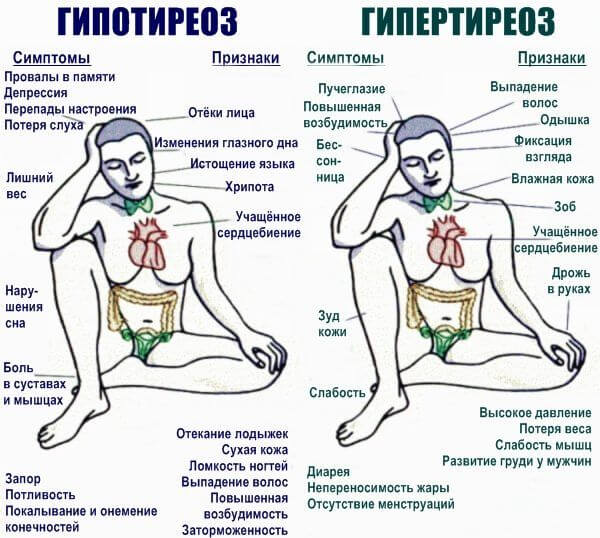
- Гипертиреоз. Избыточная выработка гормонов щитовидной железы. Т3, Т4, также гипофизарного тропного вещества ТТГ, который «подстегивает» синтез тиреоидных структур. Сопровождается массой симптомов, потому пропустить момент почти невозможно.
- Сахарный диабет. В 100% случаев идет рука об руку с гипертонической болезнью. Обуславливает ее и сам усугубляется от течения патологии. Определяет повышенную выработку вещества сужающего сосуды: ангитензина. Последний синтезируется под воздействием уже названного ренина из прегормона ангиотензиногена (продуцируется печенью). Это сложная биохимическая цепочка. Поскольку диабет поражает и выделительную, и репродуктивную системы (андрогены тоже вкладываются в процесс), наблюдается постоянное и стойкое повышение артериального давления.
- Гиперкортицизм. Представлен болезнью Иценко-Кушинга. Это тяжелейшее эндокринное состояние. Развивается как итог опухолей надпочечников или гормонально-активных новообразований гипофиза (кортикотропинома).
- Холестеринемия. Избыток липидов в едет к атеросклерозу. Референсные значения зависят от метода анализа и должны уточняться в лаборатории, где проводили оценку биоматериала.
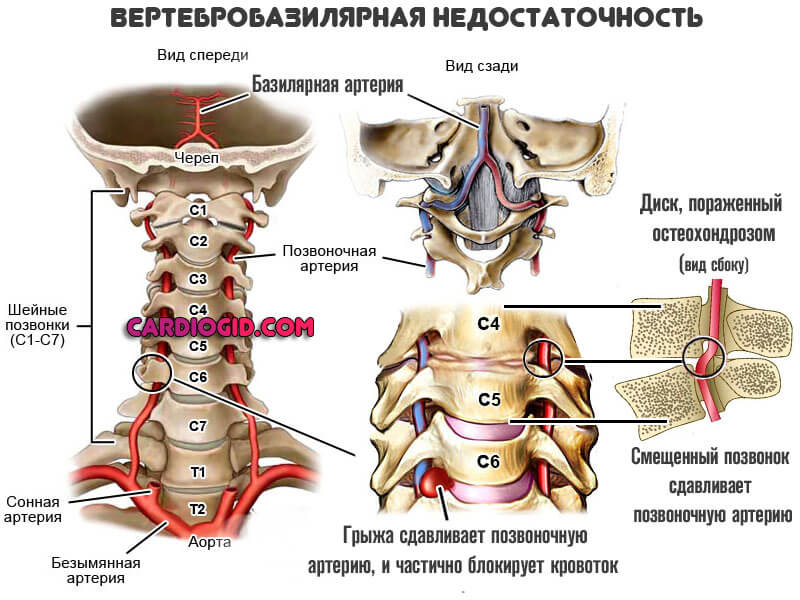
- Остеохондроз шейного отдела позвоночника. Способствует стенозу базилярных артерий и развитию ишемии головного мозга. В том числе регулятивных центров, ответственных за активацию нервной системы и тонуса сосудов.
Перечень возможных моментов представлен в таблице:
| Сердечные факторы | Внесердечные причины |
|---|---|
| Атеросклероз | Гипертиреоз |
| ИБС | Сахарный диабет |
| Сердечная недостаточность | Гиперкортицизм (болезнь Иценко-Кушинга) |
| Стеноз митрального клапана | Патологии почек |
| Воспаление аорты и ее ветвей аутоиммунного характера | Избыток холестерина в организме |
| Гипертрофия эндотелия сосудов | Остеохондроз и вертебробазилярная недостаточность |
| Тахикардия свыше 80 ударов в минуту |
| Управляемые (субъективные) | Не подлежащие коррекции своими силами (не связанные с патологиями) |
|---|---|
| Алиментарный элемент (характер питания) | Отягощенная наследственность |
| Лишний вес и объем талии | Возраст (свыше 50 лет) |
| Курение | |
| Потребление алкоголя | |
| Использование наркотиков (особенно опасны амфетамины, кокаин, героин) | |
| Малая физическая активность (менее часа в день длительная гиподинамия на протяжении более 5-12 ч. в сутки без перерывов). | |
| Стрессы |
Гипертоническая болезнь имеет комплексную этиологию и сложный патогенез. Все факторы должны учитываться в совокупности.
Признаки и симптомы
Клиническая картина складывается из общих и очаговых проявлений.
Системные признаки:
- Одышка. В запущенных стадиях даже в отсутствии физической нагрузки.
- Аритмия, ощущение трепыхания сердца.
- Тяжесть за грудиной, дискомфорт давящего характера.
- Слабость, сонливость, снижение работоспособности.
- Тахикардия или брадикардия.
Мозговая симптоматика
- Рвота, встречается в 15% случаев, особенно часто сопровождает гипертонический криз.
- Головная боль. Тюкающая, в затылочной и теменной областях.
- Вертиго. Дезориентация в пространстве по причине нарушения кровообращения можжечка.
- Бессонница по типу резкого пробуждения после 10 минут сна.
- Когнитивные нарушения. Вплоть до развития забывчивости, слабоумия.
- Психические отклонения. Депрессивность, нервозность и агрессивность.
Глазные проявления
- Туман.
- Скотомы (участки выпадения поля зрения).
- Красные или черные пятна. Указывают на кровоизлияние в стекловидное тело.
- Появление темной непрозрачной занавески. Крайне опасный симптом отслойки сетчатки.
Требуется консультация офтальмолога и госпитализация в профильный стационар.
Почечные признаки
- Отеки нижних конечностей. Обычно тяжелые.
- Никтурия (учащение ночного мочеиспускания).
- Изменение физических свойств урины (цвет, запах, плотность). Биохимические качества также нестабильны: появляется белок, соли.
- Гематурия. Выделение крови. В минимальных количествах, экскременты окрашиваются в розоватый цвет.
Симптомы гипертонии 2 степени неспецифичны на ранних стадиях. Верификация диагноза проводится посредством измерения уровня артериального давления и определения клинической картины.
Дифференциальная методика не требуется. Необходимо отграничить почечные патологии от сердечных, эндокринных и неврогенных.
Диагностика
Обследование проводится группой специалистов. Цели:
- Оценка общего состояния больного.
- Степень функциональных нарушений со стороны органов-мишеней.
- Прогнозирование исхода.
Примерная диагностическая схема:
- Устный опрос для объективизации жалоб и выявления характерных симптомов.
- Сбор анамнеза. Устанавливаются управляемые и неуправляемые факторы, болезни соматического типа.
- Измерение артериального давления. Проводится на двух руках, в спокойном состоянии, после передышки (если пациент добирался до поликлиники). Повторяю трижды с интервалом в 10-15 минут. Возможно исследования АД на ногах.
- Суточное мониторирование. С помощью автоматического программируемого тонометра. Оценивает уровень артериального давления на протяжении 24 часов в динамике: при этом пациент должен вести обычный образ жизни, не подстраиваться под аппарат.
- Электрокардиография. Определяет специфические отклонения от нормы. Прочесть результаты способен только опытный врач.
- ЭХО-КГ.
- Анализы крови (на гормоны, биохимический и общий), мочи.
- Допплерография сосудов.
- Оценка неврологического статуса.
Задача пациента — обнаружить проблемы со здоровьем. Расшифровка результатов исследований — дело врача.
Углубившись в эту тематику, человек попадет в ловушку: мало знать референсные значения и необходимые показатели, важно также умет оценивать их в системе. Некоторую роль играет опыт и уже сформировавшееся чутье.
Что способен сделать сам больной? Определить, к какому специалисту обратиться. В этом поможет сводная таблица проявлений:
| Врач | Коппетенции |
|---|---|
| Эндокринолог (железы внутренней и внешней секреции, гормональные проблемы) |
|
| Офтальмолог |
|
| Невролог (ЦНС, периферическая НС) |
|
| Нефролог (почки, выделительная систем) |
|
| Кардиолог (сердце, сосуды |
|
Врачи оценят ситуацию, клиническую картину, при необходимости дадут направления у иным специалистам.
Методы лечения
Лечение гипертонии 2 степени включает в себя две группы мероприятий: этиотропное воздействие (устранение основного фактора) и борьбу с симптомами.
Для решения первого вопроса применяются лекарства нескольких фармацевтических групп:
- Ингибиторы АПФ (Перинева. Периндоприл, Престариум).
- Бета-блокаторы (Амолдипин, Карведилол, Анаприлин).
- Антагонисты гормона ангиотензина-II (Лориста).
- Блокаторы медленных кальциевых каналов (Дилтиазем, Верапамил).
- Диуретики (Фуросемид, Индапамид).
- Антагонисты Ренина (Расилез).
- Статины (при наличии холестеринемии). Атровастатин.
- Витаминно-минеральные комплексы.
- Препараты для улучшения мозгового кровообращения (Пирацетам, Актовегин).
Хирургическое лечение практикуется при наличии патологий сердца (врожденные и приобретенные пороки), сосудов (запущенный атеросклероз, воспаление и гипертрофия эндотелия), почек (тотальная деструкция, как вариант, при туберкулезе), легких (гипертензия, с трансплантацией парного органа). Это крайний случай.
Вторая мера лечебного воздействия — изменение образа жизни: отказ от курения, алкоголя, наркотиков, нормализация рациона (витаминизация, увеличение количества белка, уменьшение концентрации соли, специй), питьевого режима, физической активности (прогулки 1-2 часа у день, ЛФК по индивидуальной программе).
Показан лечебный стол №10. По возможности следует проконсультироваться с диетологом для коррекции рациона под нужды конкретного пациента.
Прогноз
Зависит от группы элементов. Чем больше факторов риска насчитывается в итоге, тем выше вероятность фатальных осложнений. Каждый пункт списка — это 1 балл.
- Ожирение.
- Отягощенная наследственность.
- Курение, алкоголизм, наркозависимость.
- Давление 160-180 на 100-110 (1 балл.).
- Показатели тонометра выше (2 балла.).
- Наличие метаболических или эндокринных патологий.
- Сахарный диабет (2 балла.).
- Стабильно высокий показатель, не снижается или уменьшается незначительно после применения препаратов.
- Тахикардия, брадикардия.
Максимум — 10 балов. Риски оцениваются следующим образом:
- 3 б. и менее — вероятность летального исхода в перспективе 5-10 лет — 5%.
- 5 б. — 15%.
- 7 б — 30%.
- Более 7 б. — 40-45%.
Многое зависит от коррекции состояния. Сложа руки ждать смерти не нужно, даже в самых тяжелых ситуациях. Возможна стабилизация комплексными методами.
В данном случае речь идет о потенциальном, а не о неизбежном явлении. Просто для сведения и оценки срочности положения вещей.
Инвалидность
Инвалидность при гипертонии 2 степени дается. Основания для ее получения — степень поражения органов-мишеней.
Третью группу инвалидности дают медленно прогрессирующей ГБ, с минимальными поражениями органов мишеней (2 стадия) и низким риском сердечно сосудистых осложнений (риск 2).
Вторую группу дают при поражении органов-мишеней 3-ей стадии и значительным или высоким риском осложнений (риск 3-4), с ограничением способности к самообслуживанию, передвижению, общению, обучению.
Первая группа при гипертонии 2 степени не дается.
В заключение
Артериальная гипертензия 2 степени все еще поддается терапии, еще есть шанс затормозить патологический процесс и взять его под контроль. Полного излечения добиться невозможно, но и цели такой не стоит.
При первых подозрениях на ту или иную болезнь нужно бежать к врачу и объяснять собственное состояние. При необходимости специалист направит больного к коллегам иных профилей.
Задача лечения — борьбы с первопричиной, устранение неблагоприятных с прогностической точки зрения факторов. Решив эти вопросы, есть все шансы прожить здоровую и полноценную долго без больших ограничений и инвалидизации.