Частота сердечных сокращений — это скорость, с которой кровь выбрасывается в организм. Показатель играет большую роль в деле определения здоровья соответствующей системы. Однако помимо пульсового уровня нужно оценивать еще и силу сокращения.
У слабых, не тренированных людей это значение будет минимальным. Орган постарается обеспечить ткани кислородом и необходимыми веществами за счет частоты, сила толчка же оставит желать лучшего.
ЧСС может незначительно отклоняться от нормы в большую или меньшую стороны. Однако превышение показателя более чем на 10 ударов в минуту нежелательно. Это указание на патологические изменения в сердечнососудистой, эндокринной и выделительной системах (вместе или по отдельности).
Нормальный пульс у взрослого человека в состоянии покоя равен 70-90 ударам в минуту (согласно точному исследованию). Более конкретные данные определяются возрастом и полом (у женщин сердце бьется быстрее), также общим состоянием пациента в момент измерения.
Существует два возможных варианта, когда значение отклоняется от норм: брадикардия (ослабление скорости сердечной деятельности менее 60 уд. мин.) и тахикардия (увеличение ритма свыше 90 ударов в минуту). Оба состояния опасны и несут риск для здоровья и жизни.
Содержание
- Нормы пульса человека по возрасту (таблица)
- Какова ЧСС у спящих пациентов?
- Что происходит с показателем после еды?
- При ходьбе
- При физических нагрузках
- Факторы, влияющие на изменение ЧСС, не связанные с заболеваниями
- Патологические причины
- Показатели, при которых нужно обратиться к врачу
- Перечень необходимых обследований
- Общие принципы терапевтического воздействия
Нормы пульса человека по возрасту (таблица)
Нормальный пульс у взрослых — 70-90 ударов в минуту. Это обобщенный показатель, который следует уточнить. Усредненные значения представлены в таблице:
| Возраст (лет) | Минимальный | Средний | Максимально допустимый |
|---|---|---|---|
| 12-18 | 65 | 70 | 95 |
| 18-30 | 55 | 72 | 90 |
| 31-40 | 57 | 75 | 89 |
| 41-50 | 61 | 72 | 87 |
| 51-60 и старше | 70 | 80 | 91 |
Учитываются индивидуальные особенности организма, а также факторы, описанные выше в материале. Единой нормы для всех нет, речь о репрезентативной выборке на основе половозрастных характеристик (обычно в исследовании участвует от 5 до 25 тысяч человек).
Норма пульса человека по возрасту без нагрузки определяется числом от 65 до 100 ударов в минуту. В детей уровень может быть выше (до 170 уд. мин.), за счет неразвитости сердца.
Какова ЧСС у спящих пациентов?
Человек во время отдыха находится в состоянии гомеостаза, то есть организм саморегулируется наиболее активно в часы бессознательности.
Вырабатываются специфические вещества, а кортикостероиды, участвующие в ускорении сердечной деятельности синтезируются в меньших объемах (пик секреции приходится на 7-8 часов утра).
Изменение подобного положения вещей возможно при нарушении циркадных ритмов в результате стрессов, образа жизни и патологий гипоталамуса.
Норма пульса у спящего человека — 50-70 ударов в минуту. Больше — уже нарушение. Причины нужно искать.
Что происходит с показателем после еды?
Прием пищи сопряжен с повышенной нагрузкой не только на желудочно-кишечный тракт, но и на сердечнососудистую систему вообще. Для переваривания еды нужно много жидкости. Органы работают активнее. Крови требуется больше. Сердце начинает частить.
У здорового человека эталонным считается значение 80-100 ударов в минуту. Больные наблюдают увеличение ЧСС в 120-150 и даже больше. Это не нормально и указывает на патологии сердечнососудистой сеистемы, нарушения в гормональной сфере, либо заболевания почек.
Требуется консультация кардиолога и, при необходимости, иных профильных специалистов.
При ходьбе
Простое перемещение в пространстве с нормальной скоростью (прогулка) не должна вызывать повышения частоты сердечных сокращений более, чем на 10 ударов минуту (отсчет ведется от таблицы норм).
Если пульс начинает зашкаливать от простого передвижения — это основание задуматься. Стоит наведаться к лечащему специалисту с вопросами.
При физических нагрузках
Здесь уже все зависит о степени тренированности организма. Если человек большую часть времени сидит на месте, даже минимальная нагрузка приведет к тахикардии выраженного характера: это компенсаторный механизм, орган не умеет выбрасывать кровь эффективно, он берет скоростью, иначе случится гипоксия тканей, ишемия и смерть.
В определенный момент (когда пульс превышает 180 ударов), происходит резкое падение АД. Поэтому нет смысла, приходя на треннировку, сразу брать большие веса, изводить себя на беговых дорожках. Все может закончиться кардиогенным шоком и летальным исходом.
Спортсмены, склонные перетруждаться, более толерантны к нагрузкам, но опять же все зависит от человека.
Факторы, влияющие на изменение ЧСС, не связанные с заболеваниями
Естественные причины снижения или повышения пульсового показателя таковы:
- Телосложение. Пациенты плотные, тучные, с большим объемом жира или мускулов чаще страдают тахикардией по сравнению со средним показателем в популяции.
Связано это с увеличением массы тканей и необходимостью обеспечения этих структур кровью, а соответственно питательными веществами для поддержания нормальной жизнедеятельности. Но это не аксимома. Возможны варианты.
- Пол. Представительницы женской половины человечества обладают склонностью к увеличению ЧСС в силу гормональных особенностей.
Эстроген и прогестерон — довольно агрессивные вещества, оказывающие стимулирующее воздействие на третью рефлекторную зону сердца, ответственную за адекватную регуляцию темпа биения. Особенно заметно это в период беременности.
К тому же орган у представительниц слабого пола меньше, чем у мужчин. Отсюда необходимость более частой работы.
- Гестация. Вынашивание плода сопряжено с генерализованными перестройками всех систем в угоду растущему организму ребенка. Интересы тела матери отходят, в лучшем случае, на второй план, а то и дальше.
Гемодинамика нарушается, сердце само недополучает питания, трофика снижается, отсюда ускорение сердечного ритма на 20-30 уд. мин. больше, чем норма пульса по возрастам. Обеспечивать теперь приходится сразу двоих, одному организму это не просто сделать.
- Профессиональная активность. Лица, чья работа связана с высокими физическими нагрузками, страдают хронической брадикардией. Хотя сказано это довольно громко. Для подобных пациентов снижение темпа биения сердца — явление физиологичное.
Орган сокращается интенсивнее. Выбрасывая больше крови, значит, нет необходимости в чрезмерной работе (в плане скорости). 40-50 ударов в минуту — вполне обычное явление. К тому же на фоне выраженной гипотонии.
Однако есть одно «но». Люди такого склада боле подвержены формированию неотложных состояний, как только перестают трудиться.
- Гормональные изменения. Пубертат, менопауза и менструальный цикл. Не считая уже названной беременности, с которой все понятно. Половое созревание (подростковый период 12-19 лет) сопряжено с частыми сменами сердечного ритма и давления. Утром орган может биться со скоростью 60 ударов в минуту, а вечером частота пульса возрастает до 100 и это не предел.
Всему виной гормоны, а также особенности психического склада личности. Климакс. Сказываются эндокринные нарушения, но уже иного рода. Поможет заместительная терапия.
Наконец, циклические ежемесячные изменения. Они протекают в нескольких фаз. На каждом этапе превалирует группа гормонов, потому на протяжении полного периода возможны скачки пульсового показателя в широких пределах.
- Климатические условия. Жители жарких регионов планеты более подвержены становлению физиологической брадикардии. Для них это нормальное, не требующее медицинской помощи явление.
К указанным факторам врачи обращаются в первую очередь. Обычно опровергнуть теорию о естественной этиологии процесса можно уже при сборе анамнеза.
Патологические причины
Частота сердечных сокращений может варьироваться как в ту, так и в иную сторону по причине патологических изменений в организме. Речь идет о шести основных заболеваниях.
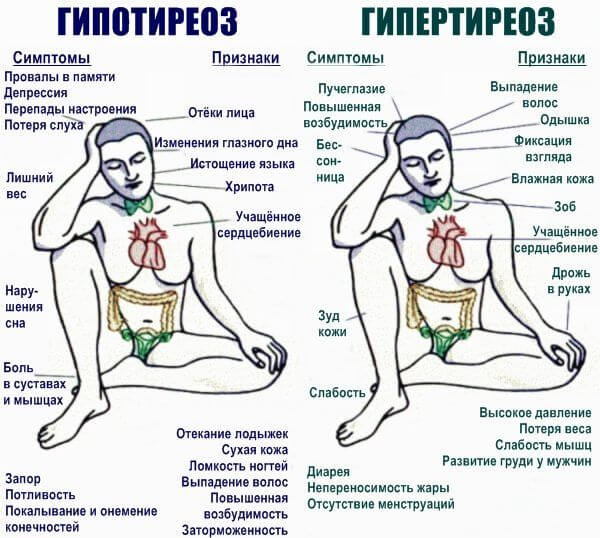
Гипотиреоз
Гипотериоз — дефицит гормонов щитовидной железы и обратный процесс — гипертериоз с избытком веществ в кровеносном русле. Сказывается нарушение гемодинамики и влияние на третью рефлекторную зону сердца.
В первой ситуации возникает тахикардия, во второй — снижение частоты сердцебиения в минуту. Длительное течение обоих состояний сопряжено с повышенным риском летальных или инвилидизирующих осложнений.
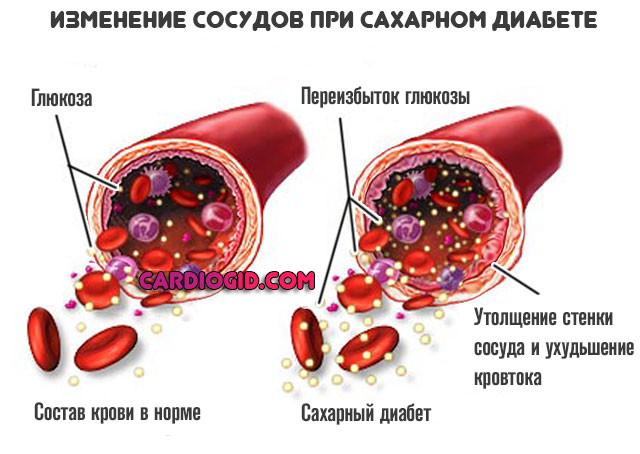
Сахарный диабет
Генерализованно разрушает органа и системы, вплоть до зрительного анализатора. Сердце при эндокринной патологии изнашивается быстрее, без должного лечения естественная смерть наступает на 10-15 лет раньше положенного срока.
Особенно опасен диабет первого типа, поскольку он не лечится, а лишь корректируется медикаментозно и то не всегда в достаточной мере.
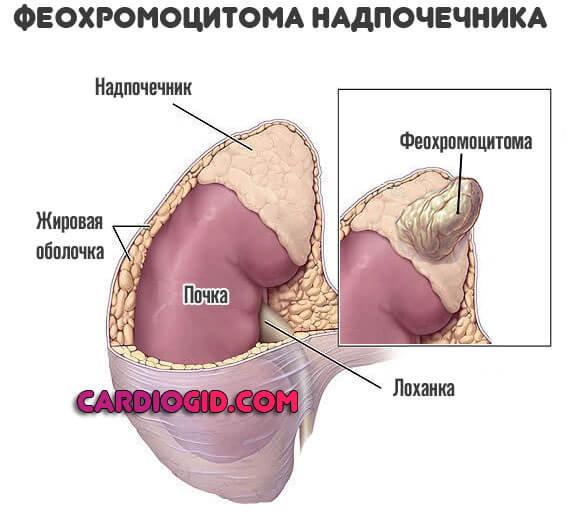
Гиперкортицизм или болезнь Аддисона (обратное явление)
Нарушение синтеза кортизола и иных кортикостероидов (в меньшей мере). Необходима поддерживающая гормональная терапия и операция по устранению первопричины (в подавляющем большинстве случаев основной фактор — опухоль в надпочечниках или гипофизе).
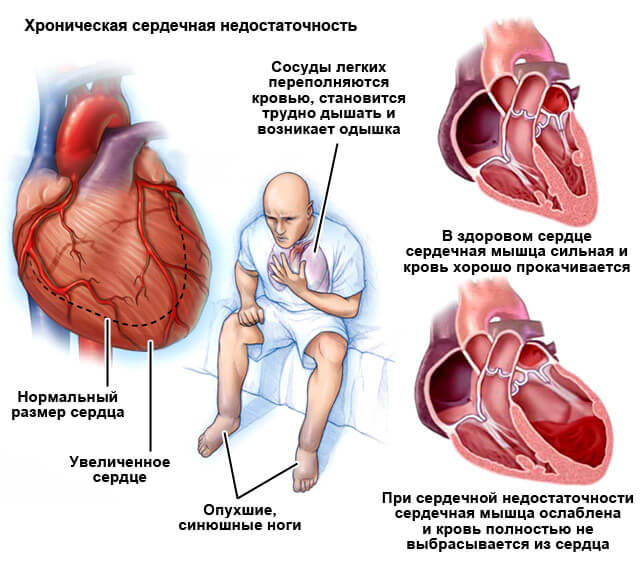
Застойная сердечная недостаточность
Вызывает ишемию сердца и ускоряет ритм, порой до существенных отметок. Течение без терапии влечет за собой инфаркт, рано или поздно (обычно в перспективе 3-5 лет от момента появления первых симптомов, к тому периоду времени болезнь уже далеко не на начальном этапе развития).
Первые признаки сердечной недостаточности описаны в этой статье.
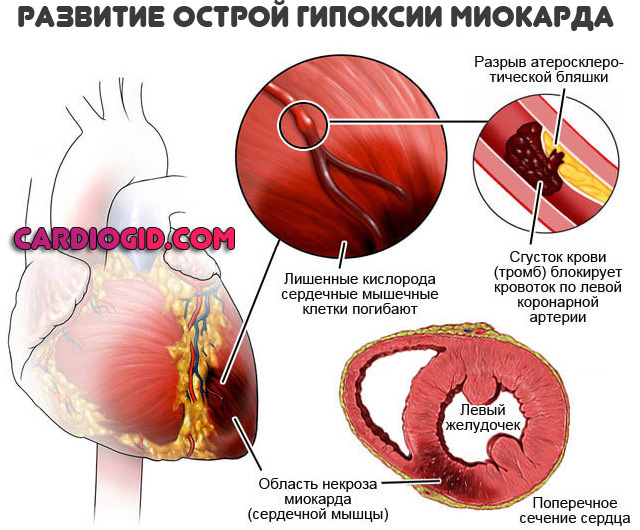
Острая ишемия миокарда
Ведет к летальному исходу в 35-50% случаев. Обширная разновидность инфаркта смертельна в 95% клинических ситуаций. Аритмия — визитная карточка процесса, наравне с сопутствующими проявлениями.
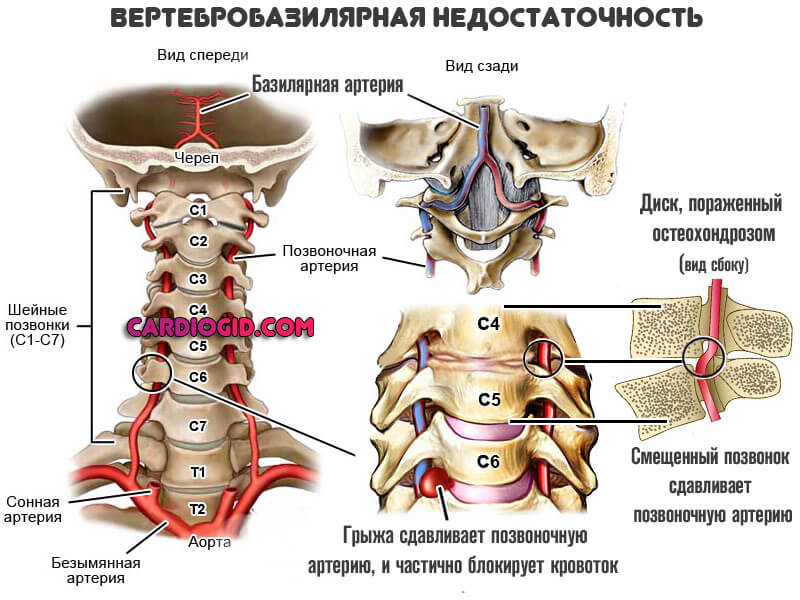
Поражения черепных нервов и центров, регулирующих тонус сосудов
Обычно в результате остеохондроза или вертебробазилярной недостаточности. Нарушается неврогенная составляющая процесса управления сердечным ритмом.
Особый случай — опухоль ствола головного мозга. Летальность — 100%, и в таком же числе зафиксированных моментов неоперабельность ввиду деликатного положения.
Перечень неполный, однако другие причины встречаются настолько редко, что не несут существенной значимости в деле диагностики.
Показатели, при которых нужно обратиться к врачу
Специалисты требуются во всех спорных случаях. Как только сердце начинает биться неправильно, относительно нормы, или аритмично, необходима консультация.
Обращают на себя внимание следующие симптомы:
- Боли в груди интенсивного характера без видимых причин. Человек может стать сердечником в одно мгновение. Но предшествующие этому факторы всегда были на поверхности, нужно лишь их увидеть.
- Головокружение. Вертиго сопровождает резкое падение или рост артериального давления.
- Цефалгия. Головная боль тюкающего характера. Локализуется неприятное ощущение в висках, темени, затылке, не проходит после применения противовоспалительных и даже анальгетиков. Всему виной хорошо иннервированные сосуды головного мозга.
- Одышка, удушье в состоянии покоя.
- Тошнота и рвота. обычно идут «комплексом».
- Частая зевота. Указывает на недостаток кислорода в крови.
- При длительных изменениях характера сердечной деятельности — проблемы с потенцией, нарушения либидо и менструального цикла у женщин.
При грубых изменениях нужно вызывать скорую помощь для решения вопроса перемещения пациента в стационар.
Перечень необходимых обследований
Ведение пациентов с аритмиями — прерогатива специалиста по кардиологии. На усмотрение доктора возможно привлечение сторонних врачей: эндокринолога, нефролога и невролога. Особо сложные случаи решаются на консилиуме.
Примерная схема диагностики выглядит так:
- Опрос больного, оценка жалоб на здоровье. По сути — определение симптомов.
- Сбор анамнестических данных. Чем болел, как, насколько долго и почему. Какое лечение получал. И прочие вопросы подобного образа. Также специалистов интересует семейная история патологий.
- Электрокардиография. Исследование сердечной активности по особой методике. Прочесть результат без соответствующей квалификации невозможно. Даже врачи справляются не всегда.
- Эхокардиография. УЗИ-диагностика.
- Анализы крови на гормоны, биохимические показатели, форменные клетки и т.д.
- Нефрологический и неврологический статус.
- Оценка специфических реакций при пальпации и физикальном исследовании.
Только комплексный характер диагностики позволяет быстро выявить патологию.
Общие принципы терапевтического воздействия
Показатели пульса корректируются в связке с основным заболеванием. Этиологическое лечение сочетается с симптоматическим.
Применяются классические препараты бета-блокаторы и ингибиторы АПФ. Часто в системе, для достижения большего эффекта.
Устранение первопричины играет первостепенную роль в деле купирования состояний, здесь масса вариантов: от операции при пороках сердца, до заместительной гормональной терапии при гипотиреозе, нарушениях работы поджелудочной железы, менопаузальном периоде.
Дополнительной мерой станет изменение образа жизни, порой требуются кардинальные способы: полный отказ от курения, алкоголя, нормализация питания и питьевого режима, характера физической активности, коррекция сна и бодрствования.
Лечиться наполовину не выйдет: либо комплексно с приложением усилий, либо никак. Второй путь — в никуда. Потому выбор у пациента не велик.
Физиологические состояния не требуют коррекции. Достаточно время от времени наведываться к врачу для получения консультации и первичного обследования (профильный доктор — кардиолог, при беременности добавляется акушер-гинеколог).
Сердечный ритм регулируется несколькими механизмами. При нарушении в любом элементе «цепи» наступает выраженное изменение ЧСС. Необходима комплексная диагностика.