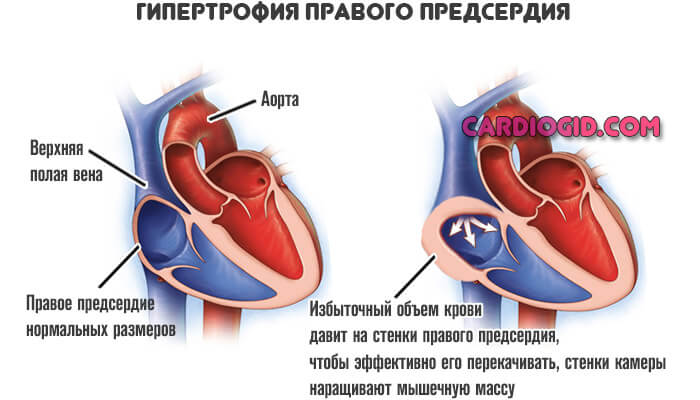
Гипертрофия правого предсердия — это расширение, утолщение стенки миокарда на уровне этой камеры. На начальных этапах не проявляет себя никак, кроме редких исключений. Далее симптоматика представлена не только кардиальными, но и дыхательными признаками. Клиническая картина яркая, качество жизни пациента существенно падает.
Без грамотной своевременной помощи велика вероятность смерти от остановки сердца, отека легких. Терапия консервативная или оперативная, при устранении первопричины. Зависит от диагноза.
В основном количестве случаев процесс имеет замкнутый, парадоксальный характер: гипертрофия провоцируется проблемами с бронхолегочной системой и их же усугубляет в дальнейшем.
В крайне редких случаях может быть вариантом физиологической условной нормы (у спортсменов).
Содержание
- Механизм развития
- Причины
- Артериальная гипертензия
- Изменение массы тела в сторону увеличения
- Стрессы длительного характера
- Пороки развития сосудов врожденного и приобретенного характера
- Пороки трикуспидального клапана
- Перенесенный инфаркт
- Стенокардия
- Воспаление легких или пневмония
- Бронхиальная астма
- Хроническая обструктивная болезнь легких
- Длительные занятия спортом
- Воспаления миокарда, околосердечной сумки
- Симптомы
- Диагностика
- Признаки на ЭКГ
- Лечение
- Прогноз
- Возможные осложнения
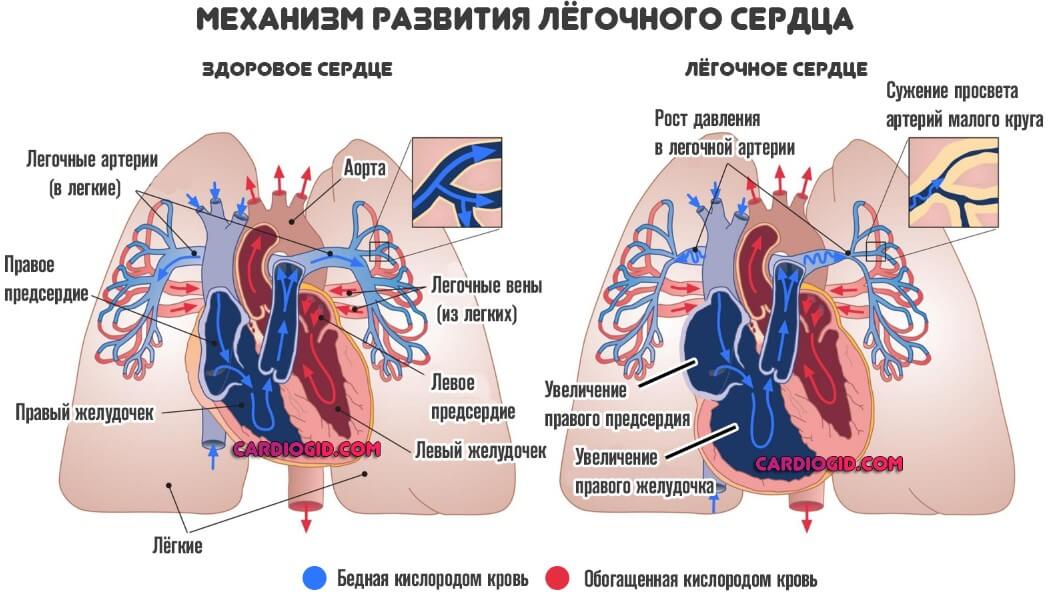
Механизм развития
Увеличение правого предсердия — результат роста давления в легочной артерии, прочих сосудах малого круга, также перегрузки камеры кровью в результате влияния того или иного фактора.
Выявление играет диагностическую роль, потому как гипертрофия имеет несколько типов.
Рост давления в легочной и прочих артериях развивается как итог нарушения гемодинамики, пороков сосудов, гипертонической болезни.
Ослабевает нормальный отток крови из правого предсердия, остатки жидкой соединительной ткани давят на стенки, провоцируя адаптивные механизмы.
Нагрузка на предсердие увеличивается, орган разрастется. Наращивает мышечную массу, чтобы повысить сократительную способность и предотвратить разрыв тканей.
Другой механизм связан с дисфункцией трехстворчатого (трикуспидального) клапана. Он прикрывает проход между правыми предсердием и желудочком.
Нарушение работы приводит к неполному выбросу крови, росту давления в камерах и их гипертрофии по тем же причинам.
Исходя из происхождения процесса, механизма становления, выделяют три формы:
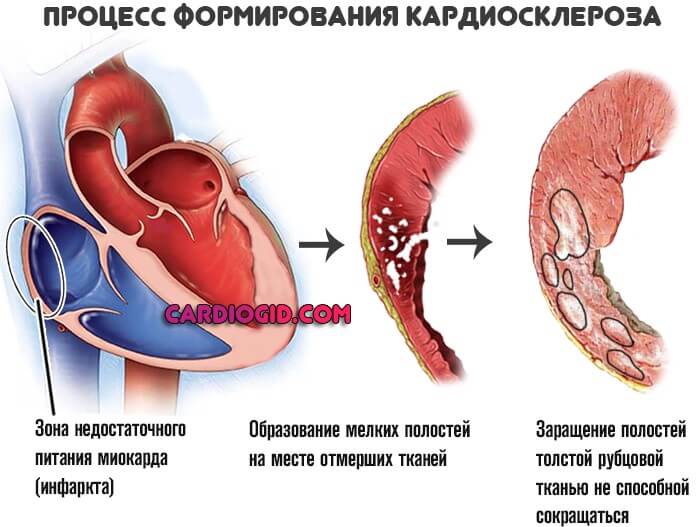
- Кардиосклеротическая разновидность. Возникает как итог перенесенного воспаления, инфаркта и прочих явлений того же рода (коронарная недостаточность, ИБС). Место поражения рубцуется, клетки грубо располагаются вокруг области, ткани разрастаются искусственно. Отсюда увеличение объема, нарушение нормальной активности.
- Компенсаторный тип. Развивается в результате влияния негативного фактора: роста давления в легочной артерии, сосудах малого круга, прочих процессов.
- Рабочая разновидность. Формируется у пациентов, профессионально занятых спортом. Реже ведущих подобную физическую активность в рамках работы (грузчики, иные).
Определение механизма играет большую роль в диагностике. Это основа для назначения грамотной терапии.
Причины
Факторы могут быть сердечными и внекардиальными. Одни приводят к развитию дефекта быстрее. Прочие на протяжении длительного срока (от 3 лет и свыше).
Примерный перечень:
Артериальная гипертензия
Представляет собой стабильный рост давления. Итог сочетания группы моментов, которые и приводят к изменению показателей тонометра.
По мере прогрессирования уровни АД стабилизируются на высоких отметках, отмечается усиление выброса в предсердия. Напряжение на стенки камер растет, первый удар приходится именно на правую структуру. Отсюда утолщение и начало компенсаторного механизма.
На 3-й стадии гипертонической болезни помочь радикальным образом уже нельзя. Велик риск выработки резистентности к терапии, тогда показатель будет снижаться незначительно или не полностью.
Нагрузка все равно присутствует. Потому показаны регулярные госпитализации для коррекции схемы терапии. Иначе велик риск летального исхода в перспективе 5-10 лет с постановки диагноза. Возможно меньше.
Изменение массы тела в сторону увеличения
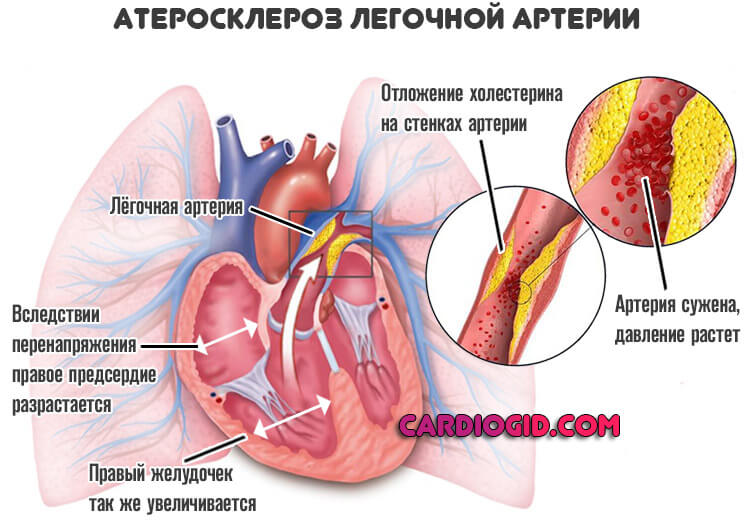
Ожирение признается болезнью далеко не всеми. Это патологический процесс, но не он виновен в гипертрофировании.
Увеличенное правое предсердие — это результат текущего атеросклероза, закупорки просвета в первую очередь легочной и коронарных артерий холестериновыми отложениями — бляшками.
Отсюда рост давления, перенапряжение камер, ишемия тканей миокарда и двойственный механизм развития нарушения.
Обменные состояния купируют статинами. Лечение назначается на ранних стадиях, пока не началась генерализованные клеточные нарушения.
Стрессы длительного характера
Сопровождаются выбросом кортикостероидов и катехоламинов. Кортизол и адреналин как основные. Они вызывают сужение сосудов, в том числе коронарных. Рост артериального давления, затем наступают нарушения работы сердца.
Восстановление представляет большие трудности. Показана психотерапевтическая помощь, освоение методов релаксации, перемена профессиональной деятельности, прочие мероприятия. Зависит от случая.
Длительное время организм в таком состоянии существовать не способен.
Пороки развития сосудов врожденного и приобретенного характера
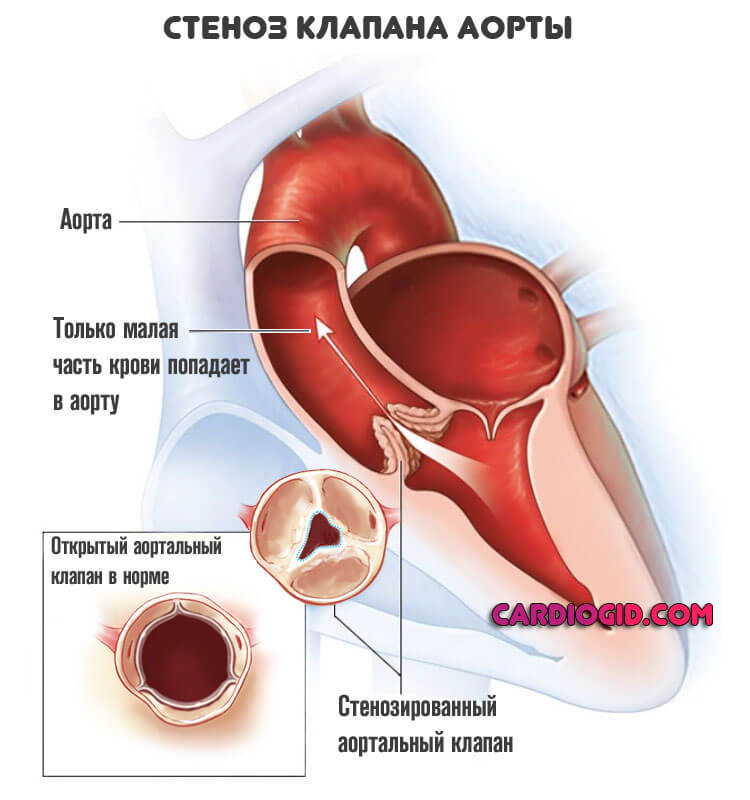
Как пример — стеноз легочной артерии или аортального клапана.
Заканчивается нарушением движения крови по малому (лёгочному) кругу, ростом давления в сосудах. Напряжение на стенки камер тоже увеличивается.
Такие процессы трудно поддаются коррекции. Медикаменты борются только с симптомами, а первопричина остается нетронутой.
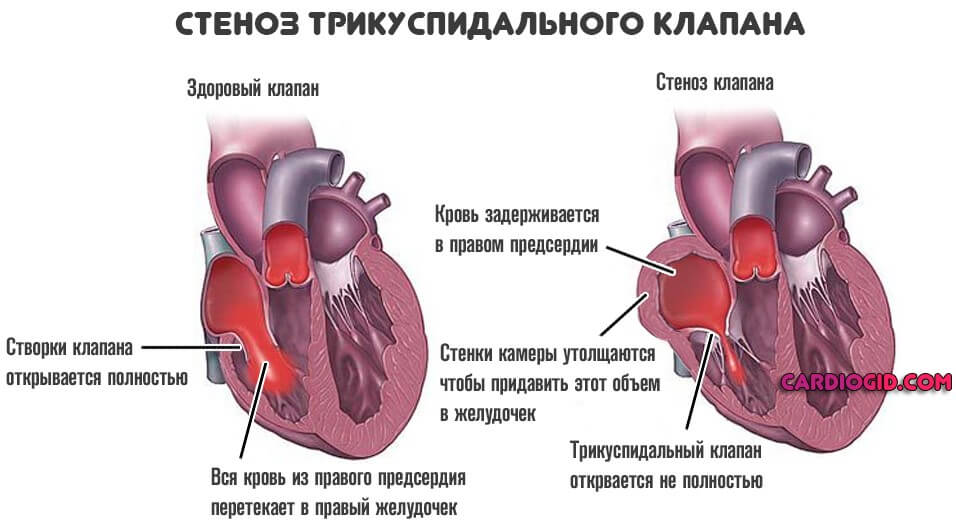
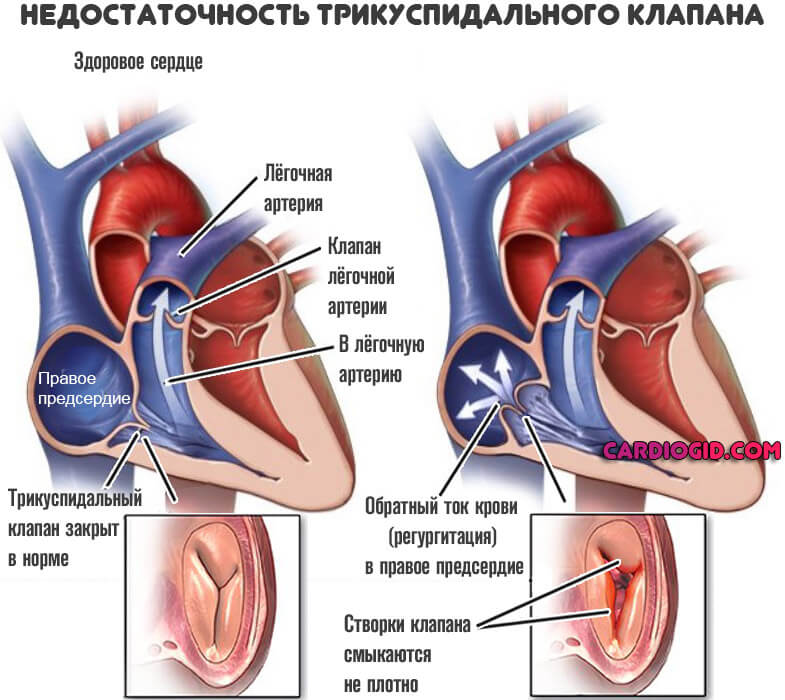
Пороки трикуспидального клапана
Трехстворчатая структура перекрывает просвет между правым предсердием и желудочком. При нарушении работы возникает неполный выброс крови в следующую камеру, либо обратный ее ток — регургитация.
Часть жидкой соединительной ткани остается в предсердии и давит на стенки. В качестве компенсаторного механизма возникает утолщение.
С одной стороны это предотвращает разрыв, с другой позволяет активнее перекачивать кровь. Подробнее о трикуспидальной регургитации читайте в этой статье.
Лечение назначается сразу после выявления. Запущенные или опасные случаи корректируются хирургическим путем. Операция существенно увеличивает шансы на выживание и сохранение здоровья.
Перенесенный инфаркт
Некроз кардиальных тканей, миокарда. Сопровождается выраженной симптоматикой, потому спутать патологический процесс с другими трудно. Требует срочной госпитализации и первой помощи.
Даже в случае успеха, которым признается сохранение жизни пациенту, наблюдается ишемическая болезнь. Она налагает массу ограничений на бытовые, профессиональные условия.
Также требуется постоянное лечение под контролем кардиолога. Применяются протекторы, антиаритмические, противогипертензивные средства и прочие.
Причиной гипертрофии правого предсердия оказывается рубцевание тканей, грубая эпителизация поврежденных областей.
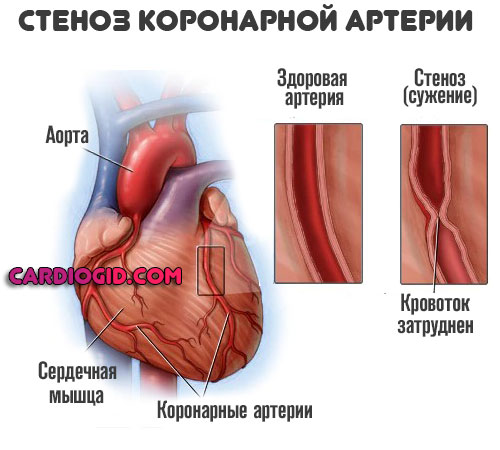
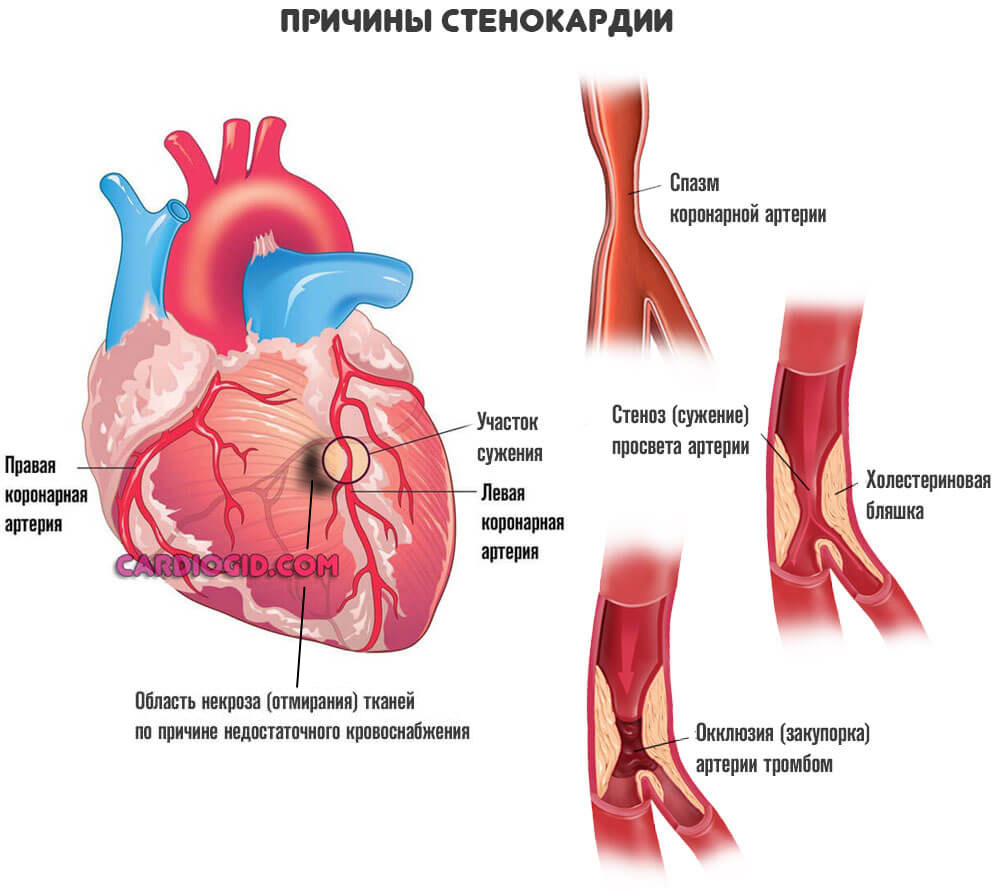
Стенокардия
Вариант коронарной недостаточности наравне с инфарктом. Процесс на столь опасный, дает шансы на излечение, время на диагностику.
Протекает приступами. Каждый такой эпизод приводит к отмиранию небольшой части мышечного слоя, некрозу. Далее, так же как при инфаркте, погибшие ткани замещаются толстыми, рубцовыми.
Подробнее о симптомах приступа стенокардии и методах ее лечения читайте здесь.
Воспаление легких или пневмония
Септическое поражение паренхимы. Сопровождается длительными нарушениями газообмена, ростом давления в малом круге.
Возможны повреждения кардиальных структур, тем более при длительно текущем или хроническом процессе.
Лечение в стационаре, с устранением признаков дыхательной недостаточности, противомикробной терапией и восстановлением активности работы сердца.
Бронхиальная астма
Большинство случаев составляет аллергическая ее разновидность. Она не поддается полному излечению, поскольку имеет иммунный характер. Есть шансы добиться стойкой многолетней ремиссии.
Длительное течение сопровождается выходом процесса из-под контроля, нарастанием явлений дыхательной недостаточности и нарушением нормального газообмена, ростом давления в малом круге.
Итог — гипертрофия не только предсердия, но и правого желудочка (лёгочное сердце).
Требуется систематическое применение глюкокортикоидов и бронходилататоров (с осторожностью, последние вымывают калий и нарушают сократимость миокарда).
Хроническая обструктивная болезнь легких
Бич курильщиков и работников вредных промышленных предприятий.
Нарушения имеют необратимый характер. Тотального излечения ждать не стоит. Перевести патологический процесс в ремиссию также непросто. Необходимы длительные периоды терапии, мощными препаратами на основе гормонов. Отказ от курения уже не поможет.
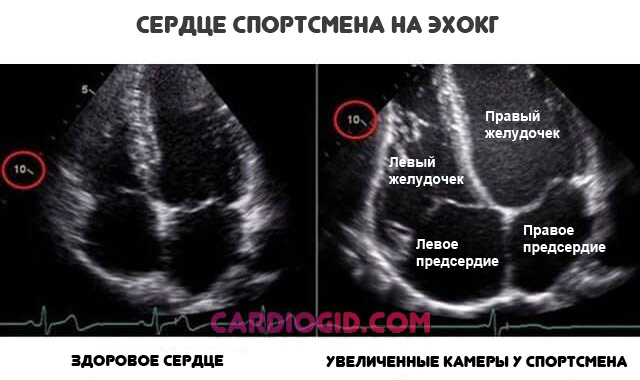
Длительные занятия спортом
Приводят к искусственному разрастанию камер сердца. Это итог чрезмерной физической активности, ответ на необходимость нормализовать кровяной выброс.
Органический дефект ассоциирован с брадикардией (снижением ЧСС), падением артериального давления. Это часть общей клинической картины.
«Сердце спортсмена» считается вариантом физиологической нормы, но за лицами с таким характером профессиональной деятельности нужно тщательно наблюдать.
Утолщение правого предсердия — не единственное изменение. разрастаются и остальные камеры.
Воспаления миокарда, околосердечной сумки
Инфекционного или аутоиммунного характера. Приводят к последствиям, похожим на итоги инфаркта.
Причины гипертрофии ПП — результат кардиальных и бронхолегочных патологий.
Симптомы
Признаки процесса зависят от степени и выраженности нарушения. На ранних стадиях возникают такие моменты:
- Легкое жжение в грудной клетке, возможно покалывание. Боли слабые, не выраженные. Длительность минимальна. Купируются Нитроглицерином.
- Кашель. Интенсивного характера, непродуктивный, мокроты нет. Усиливается в ночное время, может сопровождаться кровохарканием.
- Бледность кожных покровов. Слизистых оболочек.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Одышка. Сначала связанная с интенсивной физической нагрузкой. Отклонения могут обнаружить только спортсмены, человек без ежедневных тренировок не добирается до порога, когда симптом заявляет о себе. Затем в состоянии покоя. Проявление сопровождает пациента на постоянной основе и не купируется бронхорасширяющими средствами.
- Чрезмерная утомляемость без физической активности. Слабость, сонливость, апатия. Снижение способности к труду.
Подобные симптомы наблюдаются и в более позднее время, но усугубляются и дополняются рядом признаков.
Среди тревожных моментов:
- Кровохаркание. Не имеет ничего общего с туберкулезом, но нужно проведение дифференциальной диагностики. По меньшей мере, рентгена, а лучше компьютерной томографии для отграничения.
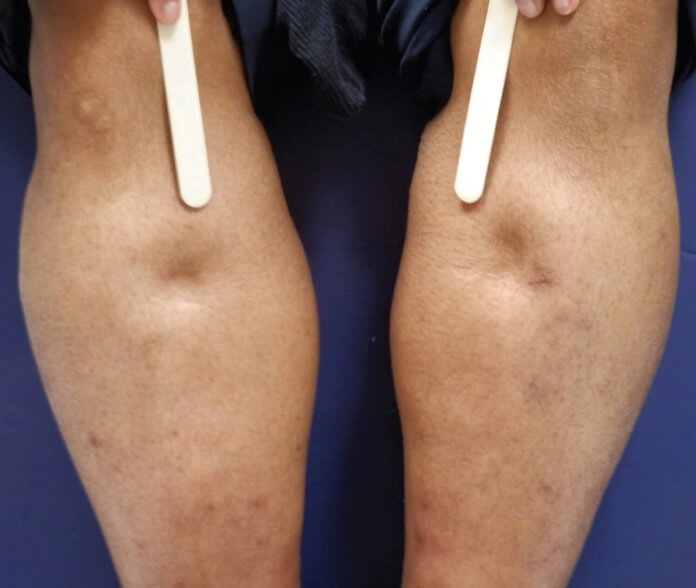
- Отечность нижних конечностей. Сначала страдают только ступни, потом лодыжки. Далее процесс охватывает всю ногу или сразу обе.
- Увеличение печени. Болезненные ощущения в правом подреберье, при пальпации обнаруживается выступающий за край орган. В отсутствии лечения нарастают явления воспалительного, деструктивного процесса. Возможно скопление жидкости в брюшной полости или асцит, желтуха, прочие явления.
- Набухание шейных сосудов. Указывает на рост венозного давления. Это следствие застоя крови.
- Нарушение ритма сердца. По типу брадикардии, мерцания желудочков. Субъективно ощущается как замирание в грудной клетке, перебои, тяжесть и прочие моменты
- Головная боль. В затылочной области. Темени.
- Вертиго. Вплоть до невозможности устоять на ногах.
- Тошнота. Крайне редко — рвота. Признаки неврологического дефицита.
Возможны обмороки. Указывают на нарушение кровообращения в церебральных структурах.
Оценка в системе.
Диагностика
Проходит в амбулаторных условиях. В большинстве случаев время на качественное обследование есть, главное обратиться до развития угрожающих явлений.
Примерный перечень мероприятий:
- Устный опрос больного, сбор анамнестических данных.
- Аускультация. Выслушивание сердечного звука. Отмечаются шумы различного характера. Но не всегда.
- Измерение артериального давления, частоты сокращений. Оба показателя могут быть в норме или отклонены. По характеру нарушения говорят о том или ином вероятном диагнозе.
- Суточное мониторирование. Регистрация жизненно важных показателей в течение 24 часов. Используется для оценки состояния в динамике.
- Электрокардиография. Выявление функциональных нарушений со стороны мышечного органа.
- Эхокардиография. Методика визуализации. Используется для определения дефектов, их локализации и степени выраженности.
- МРТ или КТ грудной клетки по мере необходимости.
- Оценка неврологического статуса.
- УЗИ печени и органов брюшной полости.
Анализ крови общий, биохимический, также не гормоны (при подозрениях на эндокринные нарушения).
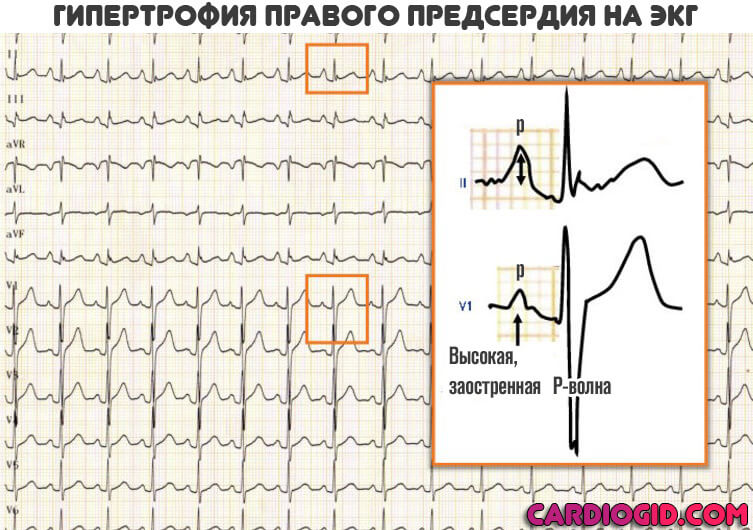
Признаки на ЭКГ
- Характерный признак на кардиограмме — деформация предсердного зубца P (заострение, в нормальном состоянии он округлый, без зазубрин) и его уширение.
- Изменение частоты сокращений. Сначала в сторону тахикардии, на поздних стадиях ЧСС падает до 60 и ниже.
Оценка проводится диагностом, затем повторно кардиологом на приеме.
Гипертрофия правого предсердия на ЭКГ проявляется повышением и заострением P-волны. Остальные моменты играют второстепенную роль и позволяют оценить уже сам характер сопутствующих нарушений.
Лечение
Проводится под контролем кардиолога. На ранних этапах, если катастрофических дефектов еще нет, показано динамическое наблюдение. Каждые 3-6 месяцев кардиография и ЭХО-КГ, также изменение давления, ЧСС.
Ухудшение, прогрессирование — основание для срочного назначения медикаментов. По показаниям прибегают к хирургическому лечению патологии.
Перечень лекарственных средств симптоматического и этиотропного, сердечного действия:
- Кардиопротекторы. Нормализуют метаболизм в клетках.
- Антиаритмические. При экстрасистолии, фибрилляции, пароксизмальной тахикардии.
- Бета-блокаторы. Для коррекции уровня артериального давления и купирования синусовых форм аритмии.
- Сердечные гликозиды. Стабилизируют сократительную способность миокарда. Но используются малыми курсами, с осторожностью. После инфаркта не назначаются.
- Диуретики. Для выведения лишней жидкости и снижения нагрузки на сердце.
- Гепатопротекторы. Чтобы предотвратить повреждение клеток печени.
Прочие наименования показаны при внекардиальных причинах.
Операция — крайняя мера. Назначается при пороках сосудов, самого сердца и клапанов. Опухолях, аневризмах и др.
В рамках реабилитации и дальнейшего лечения показан отказ от курения, спиртного. Нормализация рациона (стол №10).
Рабочая или физиологическая разновидность вообще не требует терапии. Нужно постоянно наблюдать за пациентом. При необходимости применяют кардиопротекторы.
Прогрессирование патологии ассоциировано с плохим исходом. Помочь в силах только трансплантация органа.
Прогноз
Зависит от основного патологического процесса. Ранние формы дают 100% выживаемость. Образ повседневного существования почти не страдает, пациент может продолжать прежнюю активность с незначительными ограничениями.
При присоединении пороков прогрессирование в разы быстрее. Смерть наступает в 30% случаев.
Артериальная гипертензия, рост легочного давления и прочие неизлечимые по характеру патологии не гарантируют раннего летального исхода. Зависит от момента начала курации.
Возможность радикального вмешательства характеризуется резким улучшением прогноза.
Вопросы о вероятном исходе стоит адресовать ведущему врачу. Потому рекомендуется обращаться к одному и тому же кардиологу. Он учтет все факторы и даст примерный ответ.
Возможные осложнения
- Основное последствие — легочное сердце. Это специфический порок, сопровождается дисфункцией органа. Трудно поддается терапии.
- Дыхательная недостаточностью. Нарушение газообмена и смерть от асфиксии в определенный момент.
- Инфаркт.
- Инсульт. Некроз нервных тканей, локализованных в головном мозге. Развивается неврологический дефицит .
- Остановка работы мышечного органа, асистолия.
- Отек легких.
Предотвращение осложнений — одна из ключевых задач лечения.
Перегрузка правого предсердия — результат нарушения дыхательной деятельности и кардиальных проблем. Обычно в комплексе.
Диагностика — задача первоочередная, нужно выявить сам процесс и определить его происхождение.
Далее сценарий зависит от полученных данных. На ранних этапах есть шансы на полную компенсацию состояния, затем все куда хуже. Но отчаиваться в любом случае не нужно.